Unter der koronaren Herzkrankheit (KHK) wird eine chronische Erkrankung des Herzens verstanden, die sich durch Symptome wie beispielsweise Druckgefühl und Schmerzen in der Brust äußern kann. Die koronare Herzkrankheit führt als Manifestation der Herz-Kreislauferkrankungen die Liste der häufigsten Todesursachen in Industrieländern an.
Laut Definition stellt die koronare Herzkrankheit eine hochgradige Stenose – also eine Verengung – in einem Herzkranzgefäß (Koronargefäß) dar. Liegt keine hochgradige Verengung vor, so wird nicht von einer KHK, sondern von einer Koronarstenose gesprochen.
Pathogenese
Die Entstehung der KHK geht auf eine deutliche Verengung einer oder mehrerer Herzkranzgefäße zurück. Besonders problematisch ist hier, dass die Herzkranzgefäße die Endgefäße zur Versorgung des Herzens darstellen. Sind diese verlegt, kann der Herzmuskel nichtmehr ausreichend mit Sauerstoff und Nährstoffen versorgt werden. Es kommt unbehandelt in weiterer Folge zur Ischämie (pathologische Sauerstoffarmut) und somit zum gebietsweisen Absterben des Herzmuskels, auch Herzinfarkt oder Myokardinfarkt genannt.
Die der Krankheit zugrunde liegenden pathologischen Prozesse lassen sich auf die Sklerosierung (Ablagerung von Fetten und Kalk) der Koronargefäße zurückführen. Bei der Prophylaxe gilt es, die allgemeinen kardiovaskulären Risikofaktoren, besonders zu beachten. Zu diesen zählen:
- Bluthochdruck (Hypertonie)
- Diabetes mellitus
- Nikotinmissbrauch (Rauchen)
- Übergewicht
- erhöhte Blutfettwerte
Ursache für die KHK ist in der Regel eine ausgeprägte Sklerosierung der Endarterien, welche den kompletten Herzmuskel mit Sauerstoff und mit Nährstoffen versorgen. Dabei kann diese Arteriosklerose verschiedenste Ursachen haben. Unter anderem ist eine Ansammlung von verschiedenen Fetten im Bereich der inneren Gefäßwände maßgeblich beteiligt an einer Verengung der betroffenen Blutgefäße. Aber auch Kohlenhydrate können in komplexen Formen an die Gefäßinnenwände angelagert werden.
Ebenso ist es nach entzündlichen Prozessen möglich, dass sich neues Bindegewebe an den Gefäßinnenwänden bildet, oder auch Kalziumablagerungen für die Verengung verantwortlich sind.
Durch einen der häufigsten kardiovaskulären Risikofaktoren, dem Bluthochdruck, werden diese Substanzen regelrecht in die innerste Schicht (Intima) der Arterien einmassiert. Im Laufe der Zeit bilden sich immer mehr Ablagerungen und die Verengung nimmt entsprechend zu, bis es durch zu geringe Durchblutung zu einer ersten kardialen Symptomatik kommt.
Die Diagnose der KHK erfolgt entweder durch die Anwendung invasiver Maßnahmen zur Untersuchung der Durchblutung (Perfusion) des Herzens oder durch die nicht-invasive Beobachtung des Herzens.
Zu den allgemeinen Maßnahmen zählt eine genaue Anamnese (Patientenvorgeschichte). Zudem sollte bei der Erstuntersuchung auf die Symptomatik entsprechend eingegangen werden. Zur Abklärung der doch verhältnismäßig vielseitigen Möglichkeiten unterschiedlichster pathologischer Prozesse muss zur Diagnosesicherung auf invasive oder nicht-invasive Maßnahmen zurückgegriffen werden.
Zu den invasiven Diagnosemethoden gehört unter anderem die Koronarangiografie sowie die intravaskuläre Ultraschalluntersuchung. Durch diese bildgebenden Verfahren kann eine Verengung beziehungsweise eine Minderperfusion (Minderdurchblutung) des Herzens festgestellt werden.
Zu den nicht-invasiven Methoden gehören bildgebende Verfahren, die keinen Eingriff in den Körper notwendig machen. Unter anderem zählen hierzu EKG-Untersuchungen, Kardio-MRT Untersuchungen sowie szintigrafische Untersuchungen des Herzens.
Differenzialdiagnose
Durch die eher diffusen Symptome im Brustbereich muss vor allem bei jungen Menschen mit geringem Arterioskleroserisiko an andere Erkrankungen gedacht werden. Hier käme beispielsweise die Interkostalneuralgie (die Nerven entlang der Rippen und der Wirbelsäule betreffend) infrage. Bei Frauen können die Symptome auch eine Mastopathie (Schmerz ausgehend von der Brustdrüse) anzeigen. Ebenfalls möglich und besonders häufig differenzialdiagnostisch anzutreffen ist eine vorliegende Refluxösophagitis (Entzündung der Speiseröhre durch Magensäure). Entsprechend der Bandbreite an unterschiedlichen Fachgebieten kann eine fachübergreifende Diagnostik bei Verdacht auf KHK notwendig werden.
Die koronare Herzkrankheit kann sich sowohl symptomatisch als auch asymptomatisch, oft auch als „still“ bezeichnet, manifestieren. Dabei erleiden nur etwa zwei Prozent der Betroffenen eine stille KHK. Der Rest der betroffenen Bevölkerung zeigt deutliche Angina pectoris Symptomatik, welche sich durch folgende Beschwerden bemerkbar macht.
Meist retrosternal (hinter dem Brustbein) lokalisierte Schmerzen mit folgenden Ausprägungen:
- Druck
- Schwere
- Enge
- Stechen
- Brennen
- Dumpfes Schmerzempfinden
Dabei sind alle oben genannten Schmerzqualitäten auch im Rücken, beim Schlucken, im Nacken, zwischen den Schultern, ausstrahlend in die oberen Extremitäten sowie im Bereich des Kiefers möglich.
In Folge der fortgeschrittenen Erkrankung kommt es beim Einsetzen der ersten Symptome auch zu einer Reihe an eher unspezifischen Symptomen wie beispielsweise Atemnot (Dyspnoe), einem zu niedrigem Blutdruck (Hypotonie), zu einer vermehrten Kaltschweißigkeit und einer deutlichen Erhöhung der Herzfrequenz über den Normbereich (Tachykardie). Panik und Todesangst stellen die psychische Komponente der Symptome dar.
Medikamentöse Therapie
Zur Verringerung des erhöhten Sauerstoffbedarfs des Herzens kann die Gabe von Nitratpräparaten indiziert sein. Diese werden in der Akut- und Notfallmedizin meist in sublingualer Form (unter die Zunge) angewendet. So kann schnell symptomatisch in akut verlaufende Prozesse der KHK eingegriffen werden.
Ebenfalls Anwendung finden Betablocker, die die Herzfrequenz senken und so dafür sorgen, dass die Kontraktionskraft des Herzens sinkt. So sinkt der arterielle Blutdruck nachweißlich und auch der Sauerstoffverbrauch des Herzens wird zurückgefahren.
Da die koronare Herzkrankheit häufig auf einer Arteriosklerose basiert, die wiederum durch erhöhte Blutfettspiegel verursacht sein kann, werden präventiv häufig Cholesterinsenker (Statine) eingesetzt.
Ebenfalls zur Anwendung kommen sogenannte Kalciumkanalblocker. Diese Medikamente sorgen dafür, dass die elektromechanische Kopplung an den Muskelzellen verringert wird und so ebenfalls die Schlagfähigkeit des Herzens gesenkt wird, was auch zu einer Verminderung des Sauerstoffbedarfs des Herzens beiträgt.
Invasive Methoden (Revaskularisation)
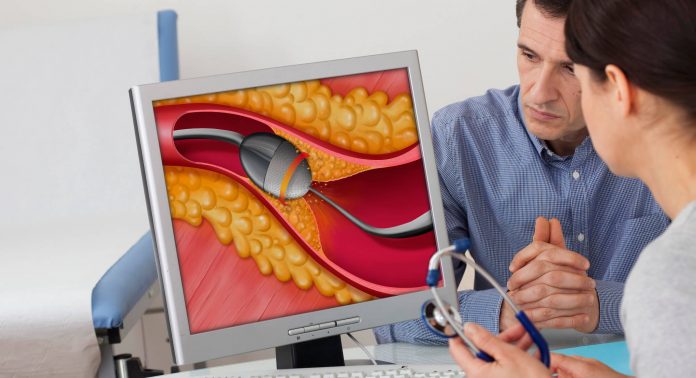
Sollte eine Akutsituation medikamentös nicht beherrschbar sein oder bereits so weit fortgeschritten sein, dass der Zeitfaktor für konservative Behandlungen nicht ausreicht, so ist eine chirurgische (invasive) Intervention notwendig. Hierbei zählt zu den Standardmaßnahmen die sogenannte PTCA (Perkutane transluminale coronare Angioplastie). Dabei wird ein Ballon im verengten Gefäß aufgeblasen (dilatiert) und somit eine mechanische Wiedererweiterung des Gefäßes erwirkt. Gegebenenfalls kann bei schweren Fällen eine Implantation eines Stents nützlich sein.
Ebenfalls möglich ist eine invasive Bypass Operation, bei der verschlossene beziehungsweise terminal verengte Gefäße durch die Implantation von anderen Gefäßen überbrückt werden.
Alternative Therapie
Zur alternativen Therapie der KHK können Naturheilverfahren und Heilpflanzen verwendet werden, welche jedoch ausschließlich zur Vorbeugung der KHK und zur Eindämmung der Risikofaktoren geeignet sind. Bei jeglichen Symptomen ist sofort ein Arzt aufzusuchen oder die Rettung zu verständigen.
Beispielsweise eignet sich Weißdorn dafür, die Herzleistung zu verbessern und dabei auch gleich die Koronargefäße wieder zu erweitern. Ebenfalls steigt die Sauerstoffversorgung. Khella kann durch die krampflösenden Eigenschaften ebenfalls die Durchblutung des Herzens fördern. Auch Knoblauch kann in der Prävention der KHK genutzt werden, um den Fettspiegel im Blut zu senken und entzündliche Prozesse einzudämmen. So können Gefäßablagerungen und eine arteriosklerotische Entwicklung zu vermieden werden. Neben dem (schwefelhaltigen) Knoblauch eignen sich auch schwefelhaltige Aminosäuren wie N-Acetyl-Cystein sowie das cysteinhaltige Glutathion zum Schutz der Gefäße.
Da Arteriosklerose die häufigste Ursache der koronaren Herzkrankheit ist, gilt es ebenso wie bei dieser den typischen Faktoren des sogenannten metabolischen Syndroms vorzubeugen. Zu diesen Faktoren gehören Bluthochdruck, Übergewicht, erhöhte Blutfettspiegel und Diabetes mellitus Typ 2. Hierzu haben sich eine kohlenhydratreduzierte Kost – wie Low-carb-Ernährung, Paleo-Diät und LOGI-Kost – sowie natürlich Sport und Bewegung bewährt. Auch Rauchen ist einer der Hauptrisikofaktoren der Arteriosklerose und KHK und sollte gemieden werden.
Zu einer gesunden Ernährung gehören auch das Meiden von Transfettsäuren und der vermehrte Verzehr von Omega-3-Fettsäuren. Transfettsäuren erhöhen das potentiell schädliche LDL-Cholesterin, während Omega-3-Fettsäuren aus Fischöl oder hochwertigen kaltgepressten Pflanzenölen (v.a. Leinöl, Hanföl und Walnussöl) das schützende HDL-Cholesterin im Blut erhöhen.
Zudem können eine gesunde Darmflora und der Verzehr von Ballaststoffen erhöhte Blutfettwerte regulieren helfen. Schließlich ist eine gute Versorgung mit den Vitaminen D, K2, C, B12, B6 und Folsäure empfehlenswert. Vitamin D minimiert Entzündungen indem es immunregulierend wirkt, Vitamin K2 holt überschüssiges Calcium aus dem Blut und schützt somit vor einer Verkalkung der Gefäße. Die B-Vitamine B6, Folsäure und B12 senken den sogenannten Homocystein-Spiegel. Erhöhtes Homocystein wird mit der Entstehung von Arteriosklerose in Verbindung gebracht.
Die Einnahme von Coenzym Q10 hat eine schützende Wirkung auf den Herzmuskel, indem es die Kraftwerke der Muskelzellen – die Mitochondrien – in ihrer Funktion unterstützt.